Selon l’Observatoire de la santé suisse, environ une personne sur trois est touchée par un épisode dépressif au cours de sa vie. Malgré sa fréquence, cette maladie reste encore méconnue. Quand diagnostique-t-on une dépression ? Comment est-elle traitée ? Comment en parler avec ses proches ? Caroline Fankhauser, psychologue, psychothérapeute au CNP, nous éclaire sur le sujet.
La dépression est le trouble psychiatrique le plus fréquent dans la population. Une étude de l’Observatoire de la santé suisse, réalisée en 2017, indique qu’environ une personne sur trois en souffre au cours de sa vie. Des chiffres en augmentation par rapport aux années précédentes.
Si le terme dépression est entré depuis longtemps dans le langage courant, cette maladie fait encore l’objet de nombreuses idées reçues et ses réalités restent méconnues. Pourtant, connaître ses symptômes et ses solutions thérapeutiques est essentiel pour sortir de cet état. Cela permet aussi d’ouvrir un dialogue constructif sur cette question avec ses proches.
Caroline Fankhauser, psychologue et psychothérapeute au CNP, nous donne des éléments pour mieux comprendre ce mal qui peut toucher tout le monde.

Episode dépressif ou état de démoralisation, quelle est la différence ?
Le terme dépression est souvent utilisé par tout à chacun pour décrire un état de tristesse ou de découragement. Or, il s’agit là d’un abus de langage. « A la différence de la dépression, ces états de démoralisation se présentent par vagues et se manifestent lors du rappel de l’événement en question, précise Caroline Fankhauser. La capacité à ressentir des émotions positives est préservée, au contraire d’un état dépressif, et n’entraine pas une tendance à la dévalorisation et au dégoût de soi-même. L’impact sur le fonctionnement quotidien est aussi moindre. »
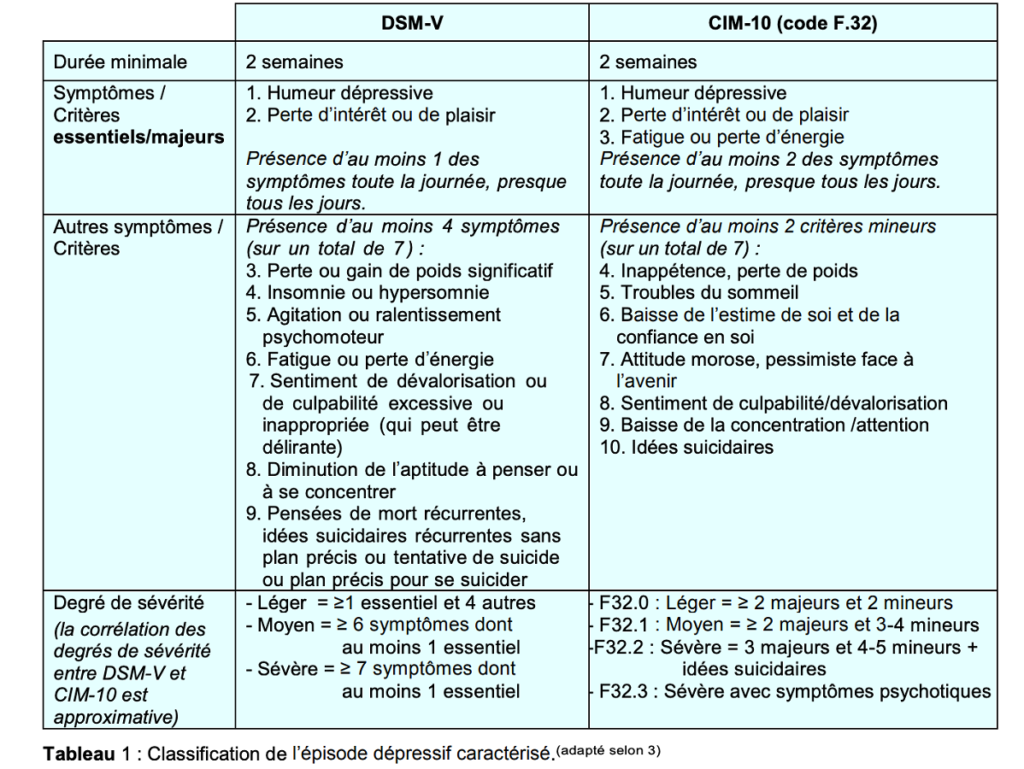
Alors la dépression, qu’est-ce que c’est exactement ? Tout d’abord, il s’agit d’une maladie psychique reconnue. « Elle se caractérise par la présence de trois symptômes principaux : le premier est une humeur dépressive, le deuxième est l’anhédonie, à savoir une perte d’intérêt et de plaisir dans les activités habituelles et une difficulté à ressentir des émotions positives dans les situations qui en provoquaient autrefois. Le troisième symptôme est la présence persistante d’une fatigue et d’une perte d’énergie. »
Un état qui a un impact sur de nombreux aspects de la vie quotidienne
Il arrive aussi que l’état dépressif s’accompagne de perturbations comme, entre autres, des troubles de l’appétit, du sommeil, une perte d’estime de soi avec une tendance à la dévalorisation et une culpabilisation excessive… « Dans ses formes les plus graves, l’individu peut développer des idées suicidaires, voire des passages à l’acte suicidaire. »
Selon, l’OMS, les troubles dépressifs touchent deux fois plus les femmes que les hommes. « Cela serait dû à une plus grande vulnérabilité biologique, notamment hormonale, mais elles seraient également exposées à davantage d’événements stressants et de pressions sociétales au cours de leur vie », explique encore Caroline Fankhauser.
Il est aussi important de savoir que, si le terme dépression est utilisé de façon indifférenciée dans le langage courant, il existe en réalité plusieurs types de troubles dépressifs reconnus. « Il y a les types mélancolique, psychotique, mixte, atypique, saisonnier, la dépression anxieuse ou encore péripartum, en lien avec la maternité. Les dépressions ont également plusieurs formes: isolée, récurrente, persistante ou prémenstruelle. »
Quand faut-il aller consulter ?
Un épisode dépressif peut donc prendre plusieurs formes et se manifester au travers de symptômes et de perturbations qui diffèrent selon les individus. Quand faut-il alors consulter ?
« Il est recommandé de consulter un spécialiste en cas de persistance des symptômes dépressifs pendant plus de deux semaines et s’ils représentent un handicap au quotidien. »
Concrètement, il est possible de s’adresser à son médecin généraliste, qui prescrira des séances de psychothérapie et éventuellement un traitement pharmacologique adapté, ou alors de consulter directement un médecin psychiatre. Que cela soit pour soi ou pour l’un de ses proches, il existe aussi des consultations d’urgences psychiatriques régionales, qui peuvent orienter les personnes qui le demandent vers le bon ou la bonne spécialiste.
Caroline Fankhauser souligne encore qu’en cas d’urgence suicidaire, il est impératif de demander de l’aide sans attendre. « Que l’on soit soi-même concerné par des idées suicidaires ou qu’il s’agisse d’un proche, il est possible de s’adresser aux urgences psychiatriques, qui ont une permanence 7 jours sur 7 et 24h sur 24. Il existe également des numéros d’aide comme La Main tendue au 143, et Pro Juventute au 147, pour les enfants et les adolescentes et adolescents. »
A Neuchâtel, le numéro des urgences psychiatriques est le 032 755 15 15, atteignable en tout temps.
Traiter la dépression, entre suivi psychothérapeutique et médicament
Une fois le trouble dépressif diagnostiqué, comment est-il traité ? « Le traitement adapté dépend naturellement de la gravité de l’état dépressif. Généralement, il est recommandé d’allier une prise de traitement pharmacologique et un suivi psychothérapeutique. Le traitement pharmacologique à lui seul ne suffit pas à traiter la dépression. »

La médication est donc une aide pour surmonter certains états dépressifs. Il s’agit aussi d’un point qui cristallise de nombreuses peurs, comme celle de l’addiction. Or, les antidépresseurs, pris sous la surveillance d’une professionnelle ou d’un professionnel de la santé, ne présentent pas de risque de dépendance physique.
Les antidépresseurs ont aussi la particularité de faire effet après deux à trois semaines de prise quotidienne. Ce sont donc des traitements avec des effets à long terme, c’est pourquoi il est recommandé de les prendre au minimum 6 mois.
Il existe plusieurs classes de médicaments antidépresseurs, le ou la psychiatre peut donc être amené·e à faire essayer à son ou sa patient·e plusieurs molécules, afin de trouver le médicament le mieux adapté à son organisme.
Parler de la dépression sans jugement
Parler de sa dépression auprès d’un ou d’une thérapeute est donc un élément essentiel pour se rétablir. Mais aborder la question de la dépression avec son entourage reste un pas difficile à franchir. Les personnes atteintes dans leur santé mentale ressentent souvent de la honte et craignent d’être stigmatisées. Or, il est important de lever le tabou sur la santé mentale.
Il peut aussi être délicat d’aborder le sujet avec une personne dépressive. La peur de ne pas trouver les bons mots, ou encore la gêne de parler ouvertement d’émotions entravent la possibilité d’un dialogue constructif pour les proches. Comment alors en discuter dans les meilleures conditions ?

Caroline Fankhauser met déjà en garde: « En tant que proches, nous sommes souvent tentés de trouver des solutions ou de donner des conseils non sollicités. »
Ces petites phrases peuvent par exemple être: ‘Bouge-toi un peu’, ‘Tu devrais faire du sport’. Il y a aussi une tendance à banaliser les propos: ‘Moi aussi ça m’arrive d’avoir le cafard, ce n’est rien’, ‘Arrête de te faire du souci pour rien’, etc.
« Ce sont des phrases qui peuvent sembler banales, mais qui peuvent faire beaucoup de mal lorsqu’on souffre de dépression. Elles augmentent le sentiment de culpabilité et la faible estime de soi. Il est souvent difficile de se représenter l’ampleur de la souffrance vécue par une personne en dépression lorsqu’on ne l’a pas vécu soi-même. C’est pourquoi une écoute non-jugeante et bienveillante, sans chercher à donner des conseils, est bénéfique. »
Il est aussi utile de valider la difficulté de la personne et oser demander si elle a des idées suicidaires. « On peut alors lui proposer de l’accompagner vers un centre d’urgence ou un spécialiste. Ce sont des attitudes constructives qui vont contribuer à rassurer la personne et à l’apaiser », conclut Caroline Fankhauser.



